Artículo revisado y aprobado por Dra. Ibtissama Boukas, médico especialista en medicina familiar
Los cuartos de baño mielopatía significa cualquier patología relacionada con el médula espinal. Cualesquiera que sean las causas, la mielopatía es una enfermedad grave. Se manifiesta por varios síntomas que incluyen parálisis.
Este artículo le brinda detalles sobre las diferentes ubicaciones posibles del mielopatía, las diferentes causas encontradas, los síntomas, los medios de diagnóstico y sobre todo los posibles tratamientos.
Definición y anatomía
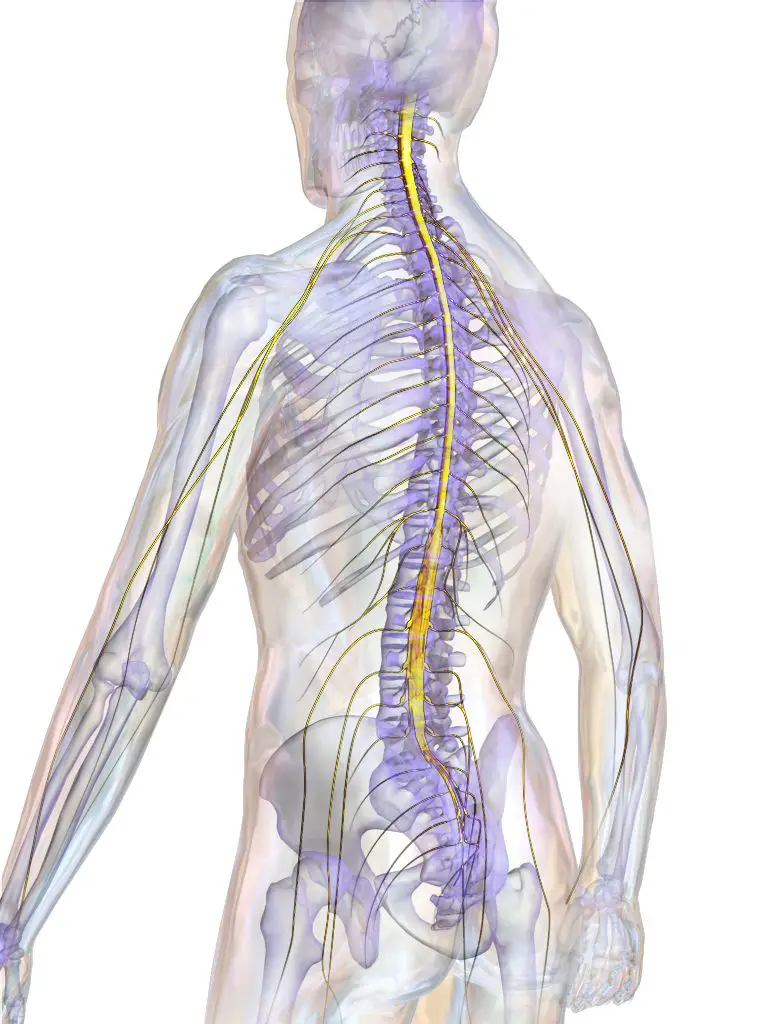
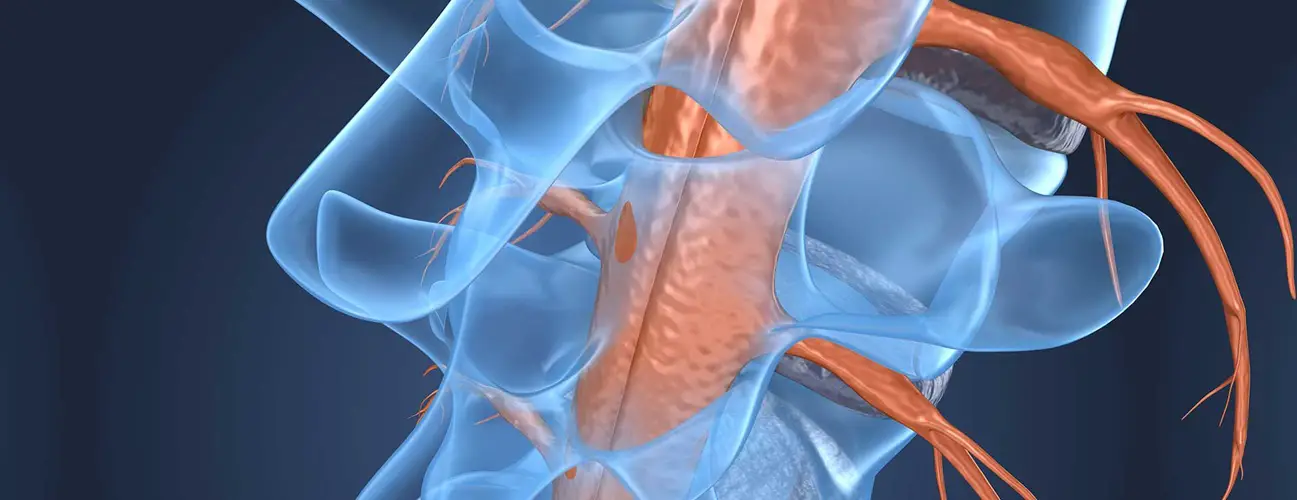
La médula espinal Es un órgano que se extiende desde el cuello hasta la parte inferior de la espalda. Todas sus partes pueden verse afectadas por la mielopatía. Sin embargo, la más frecuente y la más grave es la mielopatía cervical. Su gravedad radica en el hecho de que una lesión medular en esta localización conducirá a una tetraplejía (parálisis de los cuatro miembros del cuerpo).
La mielopatía dorsal es más raro, pero también conduce a dolor en la médula espinal. Con respecto a la mielopatía lumbar, se asocia con el síndrome de canal lumbar estrecho. Por lo tanto, cualquier estrechamiento del canal dorsal puede causar compresión y dolor en el médula espinal (mielopatía dorsal), y además, dar lugar a trastornos neurológicos. los mielopatía dorsal es bastante raro, en comparación con el estrechamiento del canal lumbar y el canal cervical.
Causas de la mielopatía
La mielopatía Aparece tras varias patologías, las más comunes son:
- Una causa degenerativa (destrucción progresiva de la sustancia blanca y gris del médula espinal)
- Infecciones bacterianas y virales generales con localización en el columna vertebral (virus de la culebrilla, poliomielitis, varicela, tuberculosis, sífilis)
- Una infección por un parásito (esquistosomiasis, por ejemplo)
- Una causa tumoral (tumor primario o posterior a metástasis)
- Una causa inflamatoria (después de una inyección, después de una vacuna)
- Inflamación por esclerosis múltiple
- Un problema de coagulación de la sangre que causa dificultad en la circulación sanguínea en el médula espinal
- Sangrado en las meninges (aracnoides, duramadre) tras uso de tratamiento anticoagulante (anti vitamina K y derivados de heparina)
- Envenenamiento (por monóxido de carbono, mercurio, plomo, etc.)
- Deficiencia de vitamina B12
- Una intervención quirúrgica a nivel de la médula espinal
Más raramente, el mielopatía puede ocurrir como resultado de:
- UN hernia de disco
– Inflamación de la columna (espondilitis anquilosante, poliartritis reumatoide)
El resto de nuestro artículo se centrará más en el mielopatía cervicartrósica.
¿Qué es la mielopatía cervicartrosica o mielopatía cervical degenerativa?
La mielopatía cervicartrósica es causado por el envejecimiento y por lo tanto se encuentra en los ancianos. Cambios en la osteoartritis relacionados con el envejecimiento vértebras con la edad conducen a un estrechamiento del canal cervical a través del cual el médula espinal.
De hecho, el envejecimiento conduce a cambios en las estructuras de los huesos, ligamentos y discos del columna cervical. Estas modificaciones afectan a las articulaciones posteriores del raquis que se agrandan al igual que las discos intervertebrales que se debilitan y deforman. Los ligamentos, por otro lado, se espesan. Todos estos cambios anatómicos conducen a una disminución del diámetro de la Conducto vertebral. La médula espinal contenida en este canal está por lo tanto crónicamente comprimida, incluso con las raíces nerviosas.
síntomas
Síntomas de mielopatía, especialmente cerviocartrosis, aparecen a medida que se forman las lesiones de la columna vertebral. Por lo tanto, pueden evolucionar durante varios meses. A veces, estos síntomas pueden desencadenarse por un traumatismo en el cuello o un movimiento repentino del cuello. Nos encontramos :
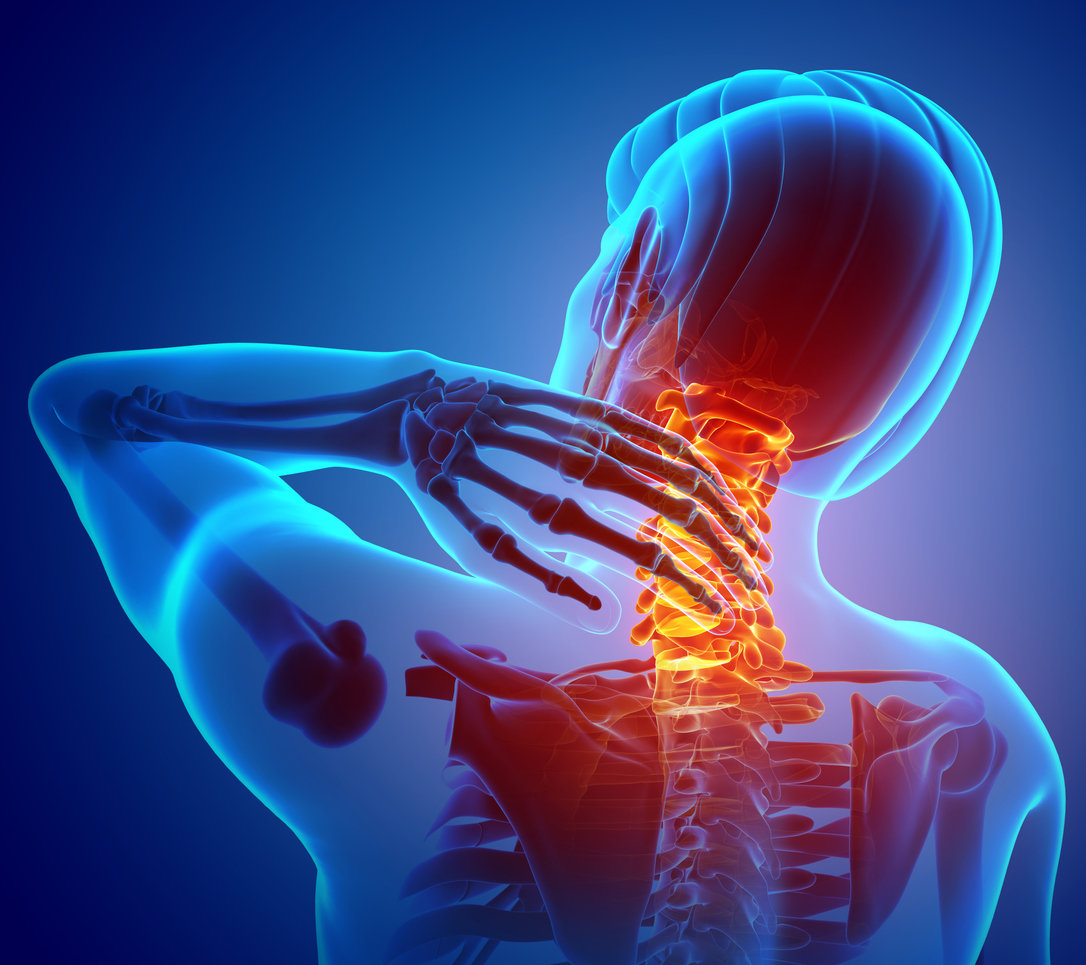
- Uno síndrome espinal que se manifiesta por dolor en la región cervical (mielopatía cervical) dorsal o lumbar (mielopatías dorsal y lumbar), espontáneas o provocadas por palpación. También hay rigidez y deformidades junto a la parte de la columna afectada.
- Un síndrome de lesión debido a la compresión de las raíces nerviosas por las deformaciones de los elementos anatómicos de la columna vertebral. Esto es dolor y parestesia (hormigueo, hormigueo) en uno o ambos brazos. Pueden estar acompañados de trastornos motores, abolición de uno o más reflejos neurológicos, amiotrofia (desgaste muscular), calambres, contracciones espontáneas e irregulares de los músculos en reposo (fasciculaciones musculares). Sin embargo, cabe señalar que los trastornos sensoriales son más raros.
- Un síndrome sublesional debido al sufrimiento de las raíces nerviosas que pasan por el médula espinal, manifestado por:
- Trastornos motores: claudicación, trastornos motores de los miembros inferiores, signo de Babinski bilateral, hiperreflexia osteotendinosa (exageración de las respuestas reflejas durante el examen neurológico), paso a paso (marcha particular en la que la punta del pie baja constantemente o el paciente arrastra el pie sobre la terrestre).
- Trastornos sensoriales, que varían según la topografía del mielopatía.
En general, estas anomalías son bilaterales, sin límite superior real.
– trastornos del esfínter : En la mielopatía, son moderados y ocurren tardíamente. Se puede observar micción imperiosa (necesidad urgente de orinar o incluso incontinencia urinaria) disuria (malestar o dolor al orinar).
signo de babinsky
El signo de Babinski (o reflejo de la piel plantar) Este utilizada en examinación neurológica para detectar una posible lesión del sistema nervioso central (cerebro y médula espinal). Consiste en estimular la planta del pie mediante un objeto puntiagudo desde el talón hasta los dedos desde el exterior hacia el interior del pie.
La respuesta refleja normal (cuando no hay afectación neurológica) es la flexión de los dedos de los pies, el dedo gordo del pie moviéndose hacia la bola del pie y el arco del pie arqueado. En caso de lesión neurológica comprobada, hay una extensión majestuosa del dedo gordo del pie con el espacio de los otros dedos.
Diagnóstico
El diagnóstico está determinado por la presencia de al menos un síntoma de cada uno de los síndromes de la tríada. síndrome espinal-síndrome lesional-síndrome sublesional ou trastorno del esfínter.
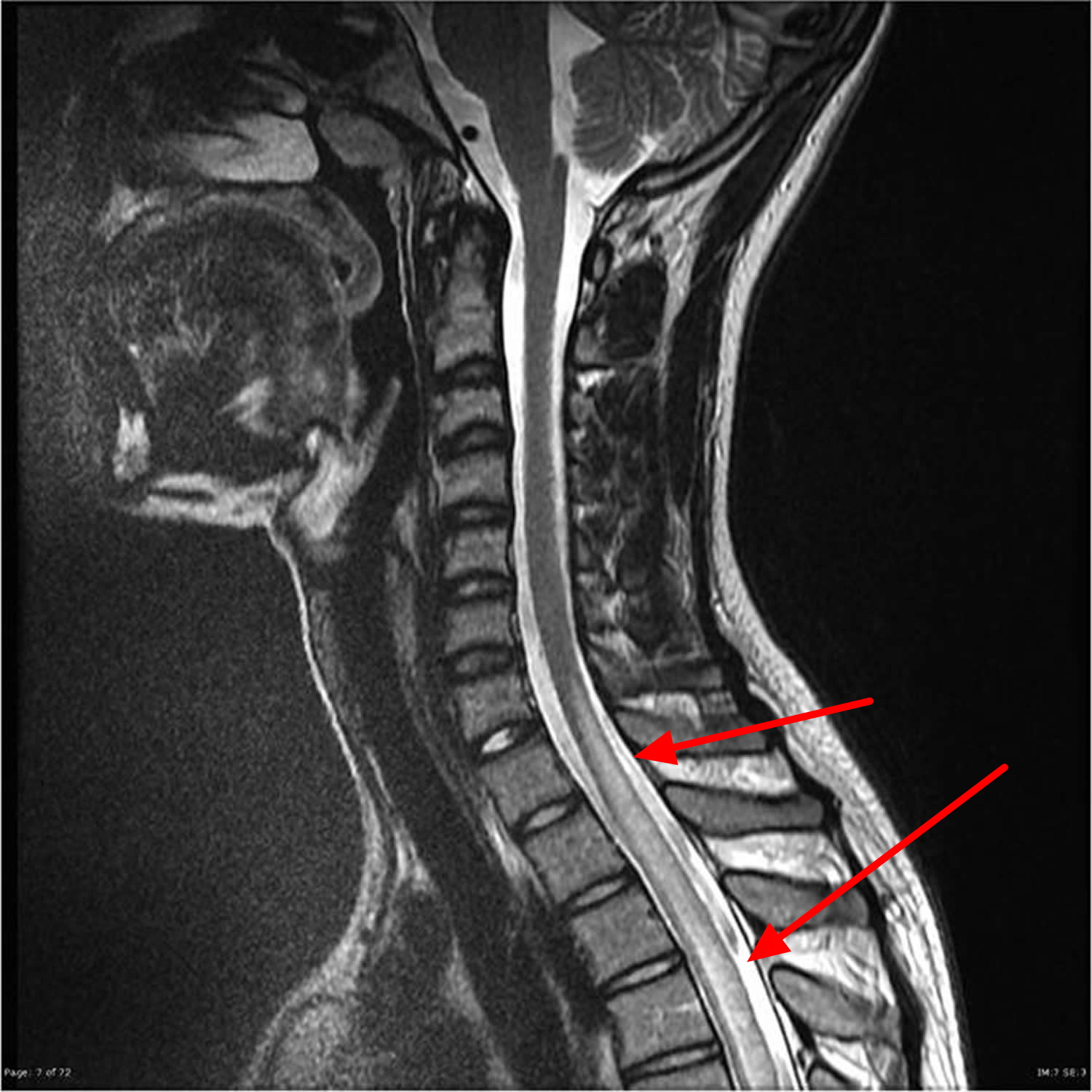
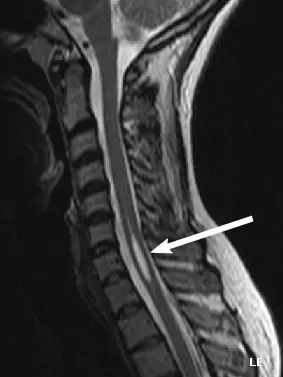
La resonancia magnética es la prueba de elección para el diagnóstico mielopatía. Este examen paraclínico permite visualizar la médula espinal y las raíces nerviosas en relación con el líquido cefalorraquídeo. Puede mostrar una deformación de la médula espinal.
La tomografía computarizada (escáner) y las radiografías estándar no permiten ver con precisión el médula espinal para detectar un mielopatía. Sin embargo, pueden objetivar signos indirectos que incluyen cambios dinámicos en la columna, calidad y alineación de las vértebras.
La electromiografía a menudo se realiza para descartar otros trastornos neurológicos. Los potenciales evocados somatosensoriales y motores no constituyen exámenes con fines diagnósticos pero permiten evaluar el estado funcional de la médula espinal.
Tratamiento: ¿Qué hacer?
Dependiendo de la sintomatología que presente el paciente, el tratamiento de la mielopatía se puede hacer de dos maneras. Si el paciente tiene síntomas moderados y poco incapacitantes, se debe adoptar tratamiento médico y físico.
– Descansar la columna mediante el uso de un collarín cervical o collarín por ejemplo (en caso de deterioro de la columna cervical)
– Evitar actividades con gran impacto en la columna vertebral (quehaceres domésticos arduos, deportes) y prescribir un paro laboral si es posible
– Fisioterapia masajes estructurados y minuciosos, suaves evitando manipulaciones y tracciones, especialmente cervicales
– Medicamentos: analgésicos, antiinflamatorios no esteroideos, relajantes musculares, corticoides (por vía oral o por infiltración). Si la causa de la mielopatía es una infección, requerirá tratamiento antibiótico.
– Vigilar al paciente para detectar cuanto antes signos de empeoramiento de la enfermedad. mielopatía
– Informar al paciente sobre los factores de riesgo que pueden conducir a un agravamiento
Si el paciente presenta síntomas graves y debilitantes, se le debe ofrecer cirugía:
- Haz un laminectomía cuando varios niveles espinales se ven afectados para ensanchar el canal espinal
- Haz un discectomía ou artrodesis en caso de deficiencia limitada a solo uno o dos niveles espinales
– Hacer una reducción de osteofitos
Conclusión
La mielopatía es el nombre que recibe cualquier patología de la médula espinal. Todas las porciones de la médula espinal pueden verse afectadas, pero la forma topográfica más grave es la mielopatía cervical. La causa más común de mielopatía cervical es que debido al envejecimiento llamado mielopatía cervicartrósica.
El cuadro clínico es variable, desde una disfunción leve, como entumecimiento o problemas de destreza, hasta una disfunción grave, como parálisis y trastornos urinarios. Por lo tanto, los pacientes y los profesionales de la salud no deben ignorar el hallazgo de parestesia en las extremidades.
Se debe realizar una resonancia magnética para hacer el diagnóstico. La medicación y los medios físicos son la regla en caso de signos no invalidantes. La cirugía se realizará en caso de síntomas graves.
Se requiere reposo y supervisión.